Бешенство — острая вирусная инфекция, имеющая высокую степень смертности. До появления вакцины от нее умирало 99% всех зараженных. Но и сейчас при несвоевременном обращении к врачу возможность летального исхода высока. Причем прогноз для жизни зависит не только от раны и вида животного, которое ее нанесло, но и времени обращения к специалисту. Наиболее эффективным методом борьбы с бешенством по-прежнему является вакцинация.
Пути заражения
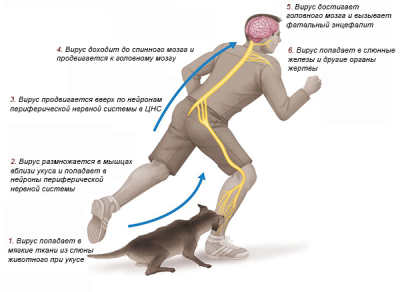
До 90% всех случаев болезни передаются при укусах животных. Например, кота, собаки, лисы, енота и других млекопитающих. Все зависит от региона земного шара. В наших широтах бешенством можно заразиться чаще от представителей семейства волчьих (собаки, лисы, реже — волки). Для Северной Америки животными, которые могут стать причиной болезни, являются еноты, опоссумы, скунсы, койоты. В Африке и Юго-Восточной Азии люди заражаются чаще всего при укусах летучих мышей.
Чем больше животное и размер раны, тем выше шанс инфицирования. Также важное значение имеет место, куда пришелся укус. Например, при поражении в руку, глаза, гениталии вероятность попадания вируса в организм выше. Это связано с высоким содержанием нервных рецепторов в данных частях тела. Если человек укушен в ногу, живот, спину, ягодицы, то возможность заражения минимальна.
Контактный путь передачи встречается реже первого. Только 5-10% случаев заболевания приходится на данный способ заражения. Попадание вируса в кровь происходит при контакте кожи, слизистых или открытой раны с секретом слюнных желез (слюной) больного животного. Чем плотнее контакт, тем выше вероятность заражения.
Симптомы бешенства
Когда вирус попадает в организм, он начинает активно проникать в различные органы. Больше всего возбудителей встречается в нервной ткани и слюнных железах. Инкубационный период зависит от целого ряда факторов. Его определяют от 10 до 90 дней. Встречались редкие случаи, когда первые симптомы болезни появлялись спустя 3-5 лет после заражения. Все признаки возникают после завершения инкубационного периода, когда количество вирусов становится достаточным для осуществления разрушительной деятельности.
Классический вариант болезни имеет три периода, или стадии.
Период продрома продолжается от 1 до 3-4 дней. При нем отмечаются следующие симптомы:
- Субфирильная лихорадка (повышение температуры тела до +37,0…+37,55°C).
- Угнетение нервной системы с явлениями частичного растормаживания.
- Боли в месте проникновения вируса в организм.
Разгар болезни. При нем проявляются классические симптомы бешенства:
- Гиперестезия (повышенная чувствительность).
- Фобии (аэрофобия, гидрофобия).
- Продуктивные бредовые состояния.
- Возбуждение высшей нервной деятельности с развитием агрессивного поведения.
- Гиперсаливация (слюнотечение).
Период параличей характеризуется следующими состояниями:
- Парезы конечностей с последующим переходом в параличи.
- Выраженная энцефалопатия (болезнь головного мозга).
- Сомноленция (сонливость).
- Кома.
- Паралич дыхательных мышц, который является основной причиной смерти.
Симптомы первой стадии
Продромальный период развивается по мере увеличения количества вирусов, жизнедеятельность которых становится заметной для организма. Обычно он занимает от 1 до 3 дней.
В данный промежуток происходит первый значимый ответ иммунной системы на внедрение вирусов. Количество вырабатываемых антител достигает того уровня, когда концентрация маркеров инфекции (интерлейкины-2) в крови достигает порога влияния на гипоталамус. Повышается температура тела до субфибрильных цифр (+37…+37,5°C).
Физиологический смысл интерлейкинов заключается в привлечении клеток иммунной системы в очаги воспаления. Температурная реакция увеличивает скорость их перемещения, проницаемость сосудистых стенок, что способствует лучшему выходу клеток из крови в ткани.
У больных после вакцинации данный период может вообще отсутствовать, так как количество антител уже находится на стадии попадания вируса достаточно высоко, чтобы они могли сами, без выработки большого количества интерлейкинов, справиться с ним. Популяция инфекционных агентов не успевает достичь клинически значимого уровня.
Последующими признаками первой стадии являются общемозговые симптомы. Больной угнетен, апатичен. В целом отмечается легкая возбудимость и нарушение сна в виде бессонницы. Данные симптомы возникают не только из-за действия вирусов на нейроны. Большое значение имеет степень чувствительности нейронов к снижению количества кислорода и питательных веществ (трофические процессы). Так называемый неокортекс (кора головного мозга, отвечающая за высшую нервную деятельность) является самым чувствительным. В то же время нижележащие отделы (внутренние структуры, «подкорка», которые отвечают в том числе за двигательную активность) меньше зависят от изменений трофических процессов.
Болевые ощущения в месте внедрения вируса связаны с поражением рецепторов и чувствительных нейронов. Это происходит из-за того, что микроорганизмы больше всего предпочитают нервную систему.
Симптомы второй стадии
Признаки данного природа связаны с активным развитием вирусов в нервной ткани (разрушаются клетки, окружающие нейроны) и слюнных железах. Такое распределение считается адаптацией организмов к размножению.
Опыты на крысах показали, что зараженные животные на второй стадии (когда они максимально заразны) теряют способность воспринимать запах кошачьих. Биопсия тканей умерших грызунов свидетельствует, что самое большое количество вирусов выделяется из слюны и головного мозга. Биологический смысл этого состоит в том, чтобы повысить вероятность съедания зараженного грызуна.
У более развитых млекопитающих (кошки, лисы, волки) и человека поражение головного мозга способствует развитию агрессивности. Одновременно слюнные железы начинают вырабатывать больше секрета. Вероятность укуса таким животным повышается. Например, хозяин замечает изменение поведения у своего питомца, тогда как посторонний может этого и не увидеть. Поэтому в России среди всех случаев заражения преобладают нападения домашних животных. Особенно часто появляются признаки бешенства у человека после укуса кошки или собаки. Связано это с тем, что течение болезни данных животных позволяет оставаться им активными до самой смерти. Также они чаще остальных контактируют с людьми.
Симптомы третьей стадии
Все признаки являются результатами разрушающей активности вирусов за счет поражения нейронов. У больного начинают пропадать различные двигательные функции. Чем больше поражение, тем значительнее проявляются эти признаки.
На первых этапах возникают нарушения в нейронах, отвечающих за работу скелетных мышц. За счет того, что наблюдается непоследовательное «выключение» двигательных и тормозных нервных клеток, могут отмечаться судороги.
Смерть наступает, когда развивается паралич дыхательных мышц и/или происходит разрушение дыхательного центра головного мозга.
Лечение и меры профилактики
До 2005 года лечение бешенства на всех стадиях сводилось к посимптомной терапии. Не существовало эффективных методик борьбы с вирусом. На протяжении нескольких тысячелетий (заболевание известно еще со времен Гиппократа) случаев излечения от бешенства после начала проявления его симптомов было только 6. Все они появились именно после 2005 года.
Тогда в США врачи сообщили об успешном излечении 15-летней Джины Гис. Она впервые обратилась за помощью уже на стадии разгара заболевания. Но благодаря искусственной коме и большим дозам противовирусных препаратов пациентка была выписана через несколько недель (более 1,5 месяцев) домой здоровой.
После этого было зарегистрировано только 5 случаев успешного лечения по методике искусственной комы. Большинство заболевших умирало. Поэтому на сегодняшний день единственным надежным методом является своевременная вакцинация. Инъекции делаются в первый день укуса, через 3 дня, через 1 неделю, в конце 2-й, на 30-й и 90-й дни. Введение вакцины прекращается после 7 дней, если за напавшим животным установлено наблюдение и оно остается живым спустя 10 дней.